高血糖が免疫機能を低下させて歯周病を進行させ、進行した歯周病が炎症性サイトカインを増加させてインスリン抵抗性を高め、さらに血糖値が上昇する——この連鎖が「負のスパイラル」です。
どちらか一方だけを治療しても改善しにくいため、血糖管理と口腔管理を同時に行うことが重要です。
歯周病が「糖尿病の第6の
合併症」と呼ばれる背景

糖尿病の代表的な合併症
- 糖尿病網膜症(視力低下・失明)
- 糖尿病腎症(腎機能低下)
- 糖尿病神経障害(しびれ・感覚異常)
- 動脈硬化性疾患(心筋梗塞・脳梗塞)
- 感染症リスクの増加
これらのように、糖尿病が単なる「血糖値の病気」ではなく全身に影響を及ぼす疾患であることが分かります。
高血糖状態が長期間続くことで血管や神経が少しずつダメージを受け、やがて全身のさまざまな臓器に影響が広がるのが糖尿病の本質です。
近年、この合併症の一覧に新たに加わったのが「歯周病」です。
歯周病は糖尿病の「第6の合併症」とも呼ばれており、その背景には明確な科学的根拠があります。糖尿病患者では歯周病の発症率が高く、かつ重症化しやすいことが多くの研究で示されています。
さらに重要なのは、歯周病が糖尿病を悪化させるという逆方向の作用も確認されている点です。これを「双方向の関係」と呼び、医科・歯科の両面からの管理が重要視されるようになっています。
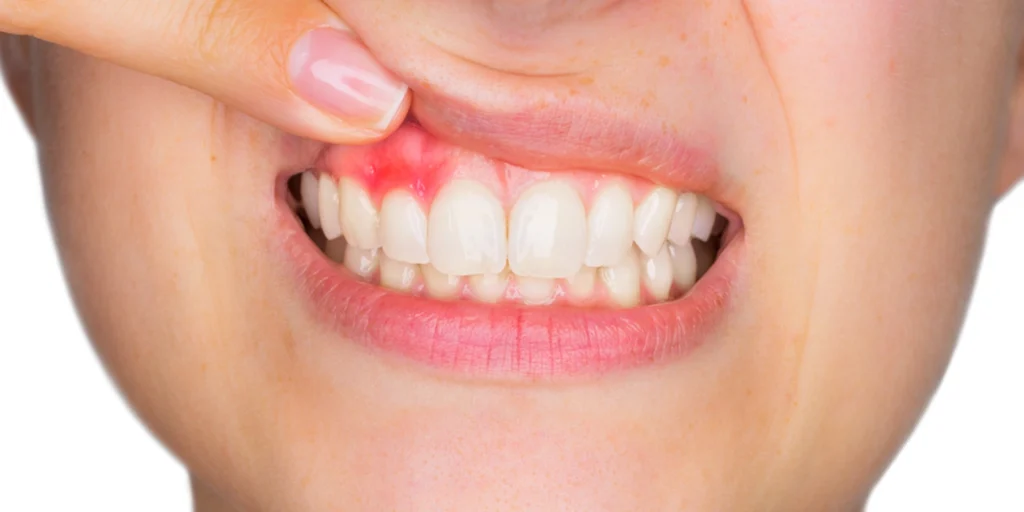
歯周病が進行すると、歯茎に慢性的な炎症が起こります。この炎症によって「TNF-α(腫瘍壊死因子α)」や「IL-6」などの炎症性サイトカインと呼ばれる物質が体内に増加します。
これらはインスリンの働きを妨げ、細胞がブドウ糖を取り込みにくくなる「インスリン抵抗性」を引き起こします。
その結果、血糖値が下がりにくくなり、糖尿病のコントロールが悪化します。実際に歯周治療を行うことでHbA1c(過去1〜2か月の平均血糖値を示す指標)が改善することも報告されており、歯周病の管理が糖尿病治療の一環として位置付けられています。
日本人が特に注意すべき理由
日本人は欧米人と比較してBMI(体格指数)が低くても糖尿病を発症しやすい特徴があります。これは、日本人がもともとインスリンの分泌能力が低い傾向にあるためです。
欧米人であればBMI30前後まで太らないと発症しにくい2型糖尿病が、日本人では標準体型に近いBMI25前後でも発症するケースが少なくありません。
わずかなインスリン抵抗性でも血糖コントロールが崩れやすい日本人にとって、歯周病による慢性炎症が加わることはリスクを大きく高めます。
「太っていないから安心」ではなく、口腔内の炎症状態が血糖値に直接影響する可能性があることを理解しておく必要があります。
また日本人は歯周病の有病率も高く、自覚症状が少ないまま進行するケースが多いことも問題です。糖尿病の予防・管理においては、食事や運動だけでなく、歯茎の健康状態にも目を向けることが求められます。
糖尿病と歯周病が互いに
悪化し合うメカニズム

糖尿病が歯周病を悪化させる4つの経路
糖尿病による「高血糖状態」は、複数の経路を通じて歯周病の発症・進行を助長します。それぞれの仕組みを理解することで、なぜ糖尿病患者に歯周病が多く、かつ重症化しやすいのかが明らかになります。
-
- 終末糖化産物(AGEs)の蓄積
-
高血糖状態が続くと血液中の糖がタンパク質と結合してAGEsという物質が生成されます。これが歯周組織に蓄積すると炎症反応を強める作用があります。
さらに歯茎の溝に含まれる液体(歯肉溝浸出液)の糖濃度も上昇するため、歯周病原菌にとって増殖しやすい環境が整ってしまいます。結果として歯周ポケット(歯と歯茎の隙間)が深まり、病気の進行が加速します。
-
- 免疫機能の低下
-
糖尿病では細菌に対する防御の最前線で働く白血球(好中球)の機能が低下します。
具体的には、細菌を取り込んで消化する「貪食能力」や、取り込んだ細菌を殺す「殺菌能力」が弱くなります。本来であれば抑えられるはずの細菌感染が持続し、歯茎の炎症が慢性化します。
つまり、「細菌が増えやすい環境」と「細菌に対抗できない状態」の両方が同時に引き起こされるのです。
-
- 血管障害による修復力の低下
-
高血糖は細い血管(毛細血管)にダメージを与えます。歯茎は毛細血管が豊富な組織であるため、血流が悪化すると酸素や栄養の供給が滞り、炎症部位の修復が遅れます。
これにより歯周病が慢性化・重症化しやすくなります。また歯科治療後の傷の回復(創傷治癒)が遅れる原因にもなるため、治療計画にも配慮が必要です。
-
- 唾液分泌の減少
-
糖尿病患者では唾液の分泌量が低下しやすく、自律神経の乱れや脱水傾向が関係しています。
唾液には口腔内の洗浄作用・抗菌作用・pH調整機能という重要な役割があります。これらが低下することでプラーク(歯垢)が付着しやすくなり、歯周病原菌の増殖がさらに促進されます。
口腔乾燥が続くと口臭の悪化も引き起こされるため、生活の質にも影響します。
歯周病が血糖コントロールを乱す
仕組み
歯周病原菌は歯周ポケットの中で増殖し、「内毒素(エンドトキシン)」と呼ばれる有害物質を放出します。この内毒素が歯茎の血管から体内に侵入することで、全身に慢性的な炎症状態(全身性炎症)が引き起こされます。
これは単なる局所感染ではなく、全身に炎症刺激を送り続ける状態です。
その中心的な役割を担うのが「TNF-α(腫瘍壊死因子α)」や「IL-6」といった炎症性サイトカインです。これらの物質はインスリンの働きを妨げ、細胞がブドウ糖を取り込みにくくなる「インスリン抵抗性」を引き起こします。インスリン抵抗性が生じると血糖値は下がりにくくなり、糖尿病のコントロールが直接的に悪化します。
特に注目すべきは、炎症による膵臓β細胞へのダメージです。炎症性サイトカインはインスリン抵抗性を高めるだけでなく、インスリンを産生する膵臓のβ細胞そのものにもダメージを与える可能性があります。
「インスリンの効きを悪くする」だけでなく、「インスリンを作る力そのもの」を低下させる可能性があるため、歯周病が糖尿病の進行そのものを加速させるリスクがあります。
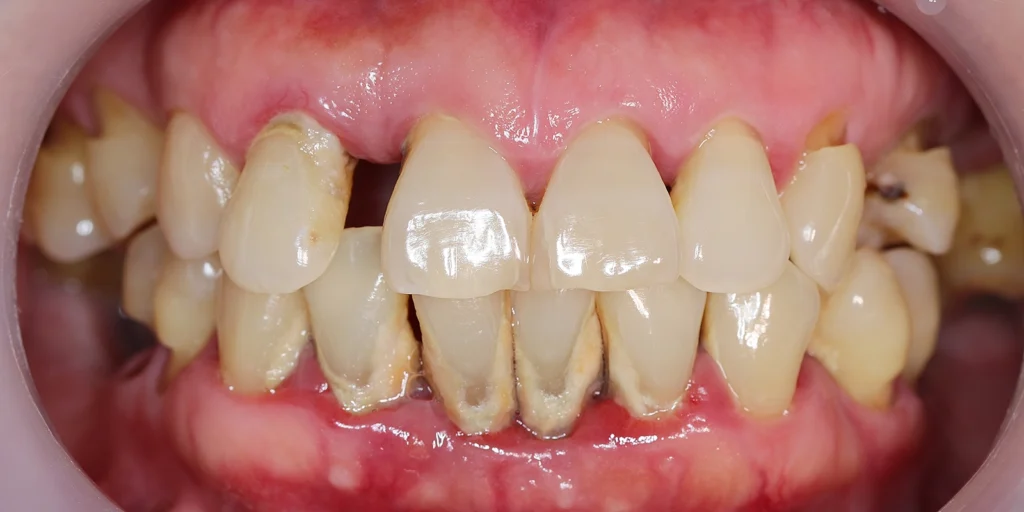
重度の歯周病では、歯周ポケット内の炎症面積が「手のひらサイズ」に相当するといわれています。
この広い範囲から細菌や炎症物質が常に血管内へ流入しているため、歯周病は「口の中だけの問題」ではなく、全身に慢性的な炎症負荷を与え続けている状態といえます。
悪循環(負のスパイラル)のしくみ

この悪循環には内臓脂肪も関与しています。内臓脂肪は単なる脂肪の貯蔵庫ではなく、炎症を促進する物質(TNF-αやIL-6、レジスチンなど)を分泌する器官としての役割も持っています。
歯周病による慢性炎症が加わると、これらの炎症物質がさらに増加し、インスリン抵抗性を強める方向に働きます。「歯周病の炎症」と「内臓脂肪由来の炎症」が重なることで、全身の炎症レベルが上がり、糖尿病が悪化しやすい状態になります。
歯周病治療が血糖コントロールに与える効果と、
受診時の注意点
HbA1cへの実際の効果
複数の研究を統合したメタアナリシスによると、歯周治療を行うことでHbA1cが平均0.4〜0.7%程度改善することが報告されています。
数値だけ見ると小さく感じるかもしれませんが、HbA1cが1%改善すると糖尿病の合併症リスクが大きく低下することが知られており、0.5%前後の改善でも臨床的には十分に意義のある結果です。
場合によっては糖尿病治療薬1剤を追加した場合と同程度の効果と評価されることもあります。
歯周病治療の効果が期待しやすい患者の特徴としては、中等度〜重度の歯周病があり歯茎の炎症や出血が明らかに認められる場合、HbA1cが高めで血糖コントロールが不安定な場合、これまで定期的な歯科受診を行っていなかった場合などが挙げられます。
反対に、軽度の歯周病やすでに血糖コントロールが良好な場合は、改善幅が小さいこともあります。歯周治療は万能ではありませんが、内科治療や生活習慣改善と組み合わせることで、より大きな効果が期待できます。
糖尿病患者が歯科治療を受ける際の注意点
糖尿病患者が歯科治療を受ける際には、通常の歯科治療に加えて全身状態への配慮が必要です。HbA1cが高値(目安として8%以上)の場合、感染リスクや治癒遅延の可能性が高まるため、侵襲的な処置(抜歯や歯周外科など)は慎重に判断されます。
まずは内科主治医と連携して血糖コントロールの状態を確認し、治療タイミングを調整することが基本となります。
抗菌薬を使用する際は、食欲低下や消化器症状による食事量の変化を通じて血糖値が変動することがあります。
また感染が改善されて炎症が軽減すると、インスリン抵抗性が改善し血糖値が低下するケースもあるため、血糖値の変動をこまめに確認することが重要です。
重度の歯周病で外科治療が必要な場合は、術前の血糖コントロールの最適化と感染予防対策が特に重要になります。
いずれの場合も、歯科受診時に糖尿病手帳を持参し、HbA1c値・使用薬剤・合併症の有無を正確に伝えることが安全な治療につながります。
内科と歯科が情報を共有しながら治療を進める「医科歯科連携」は、治療の安全性と効果を両立させるうえで非常に重要な考え方です。
糖尿病患者が今日から
実践できる歯周病対策

正しい口腔ケアとセルフチェックの方法
歯周病予防の核心は「プラークコントロール」、すなわち歯垢(細菌の塊)を毎日確実に除去することです。歯ブラシだけでは歯と歯茎の境目や歯と歯の間の汚れを十分に取り除けないため、デンタルフロスや歯間ブラシを組み合わせることが不可欠です。
ブラッシングは1日2〜3回、とりわけ就寝前は特に丁寧に行うことが重要です。力を入れすぎず小刻みに動かすことで、歯茎を傷つけずに清掃効果を高めることができます。「磨いたつもり」ではなく「確実に除去できているか」を意識することがポイントです。
歯周病の初期サイン
- 歯磨き時の出血
- 歯茎の赤みや腫れ
- 口臭の変化
- 口の乾燥感 など
歯周病は初期段階では自覚症状が少なく、気づかないまま進行するケースが多い疾患です。
糖尿病患者では進行が通常より早い傾向があるため、これらの変化を「気のせい」と見過ごさず、少しでも気になる症状があれば早めに歯科を受診することが重要です。
特に「歯茎から膿が出る」「歯がぐらつく」「強い腫れや発熱を伴う」といった場合は緊急のサインであり、早急な受診が必要です。
生活習慣の改善が歯周病と血糖の両方に効く理由
血糖コントロールの安定そのものが、口腔環境の改善にも直結します。高血糖状態が改善されると免疫機能が回復し、歯茎の炎症も改善しやすくなります。
食事習慣
食事は血糖値の急上昇を抑えること(低GI食品の活用・規則正しい食事時間の維持)が基本で、よく噛んで食べることは唾液分泌を促進し、口腔内の自浄作用を高める効果もあります。
運動習慣
適度な運動はインスリン抵抗性を改善しながら全身の炎症レベルを低下させ、歯周病の進行抑制にも間接的に貢献します。無理のない範囲でのウォーキングや軽い有酸素運動を継続することが重要です。
またストレスが続くと自律神経やホルモンバランスが乱れ、免疫機能の低下・血糖値の上昇・歯周病原菌への抵抗力の低下が同時に起こります。適度な休息やリラックスを意識的に取り入れることも、両方の病気の予防に有効です。
喫煙と歯周病の関連
喫煙は糖尿病と歯周病の両方を悪化させる「ダブルリスク」を持っています。タバコの有害物質は血管を収縮させ歯茎の血流を悪化させるうえ、免疫機能も低下させるため感染が慢性化しやすくなります。
さらにインスリン抵抗性を高め、血糖コントロールの悪化にも関与します。
禁煙することで歯茎の血流・免疫機能・治療効果のいずれも改善しやすくなるため、最も優先度の高い生活習慣改善の一つです。
歯科医院での定期メンテナンス
セルフケアだけでは歯石(プラークが石灰化したもの)の除去は困難であるため、歯科医院での専門的なメンテナンスが必要です。
スケーリング(歯石除去)やルートプレーニング(歯根面の清掃)、プロフェッショナルクリーニング(PMTC)を定期的に受けることで、セルフケアでは届かない部位の清掃と歯周ポケットの深さ・出血の有無などの評価が可能になります。
早期に異常を発見できるため、重症化を防ぐうえで大きな意味を持ちます。
糖尿病患者の場合、3か月ごとの定期メンテナンスが推奨されることが多く、状態に応じてさらに短い間隔での受診が必要になる場合もあります。
歯科と内科が連携しながら管理を行うことで、歯周病と糖尿病の両方を効果的にコントロールできます。口腔の健康と全身の健康は切り離せないものとして、長期的な視点でケアを続けることが重要です。
よくある質問
Q 糖尿病薬を飲んでいますが、歯科治療は受けられますか?
基本的には受けられます。ただし、インスリンや一部の経口血糖降下薬を使用している場合、治療中や治療後に低血糖を起こすリスクがあります。
治療前に必ず食事をとること、服用薬の種類を正確に歯科医師に伝えることが大切です。長時間の治療は避け、ブドウ糖や補食を持参しておくと安心です。また治療後に炎症が改善してくると血糖値が変化することもあるため、血糖測定を継続することも重要です。
Q 血糖値が高いときでも歯科を受診していいですか?
受診自体は問題ありません。ただし、抜歯や歯周外科などの外科的処置は、HbA1cが高値(目安として8%以上)の場合に感染や治癒遅延のリスクが高まるため、内科医と相談のうえで治療タイミングを調整することが望ましいです。
一方、歯周病の炎症を放置すると血糖コントロールがさらに悪化する可能性があるため、早期受診・早期相談が非常に重要です。
Q 歯周病を治療すると血糖値はどのくらい改善しますか?
研究データでは、歯周治療によってHbA1cが平均0.4〜0.7%程度改善することが報告されています。場合によっては糖尿病治療薬1剤を追加した場合と同程度の効果と評価されることもあります。
ただし効果には個人差があり、歯周病の重症度・血糖コントロールの状態・生活習慣によって異なります。歯周治療単独ではなく、内科治療や生活習慣の改善と組み合わせることで、より大きな効果が期待できます。
Q 糖尿病と診断されていない「予備軍」の段階でも、歯周病リスクは高いですか?
はい、高まると考えられています。血糖値がわずかに高い段階でも、体内ではすでにインスリン抵抗性や炎症反応の変化が始まっています。特に日本人は軽度の血糖異常でも影響を受けやすい傾向があります。
健康診断で血糖値やHbA1cをやや高めと指摘された段階から歯周病予防に取り組むことが、糖尿病の発症予防にも役立ちます。
Q 歯科受診のとき、糖尿病であることを必ず伝える必要がありますか?
はい、必ず伝えることをお勧めします。糖尿病の有無は、治療方針・感染予防の判断・処置内容の決定に直接影響します。
HbA1c値・使用している薬剤(インスリン・経口薬など)・合併症の有無をまとめて伝えると、より適切な治療計画を立てることができます。糖尿病手帳を持参すると、必要な情報をスムーズに共有できます。